脊柱
このページは脊柱についてのページです
脊柱のパルペーションは?
 ずれって何?
ずれって何?
矯正は非常に効果的な治療です。その効果と即効性のため、状態を考えずにその効果を求めて何が何でも矯正を加えるというのは乱暴です。ネガティブになっているわけではありませんが、まずは、その危険性について認識することが、大事です。適切な状況に適切なテクニックを選ぶことが症状改善への近道と確信しています。
矯正禁忌の状態
1、腫瘍、炎症など脊柱の骨、骨膜など病理的な疾患が存在する状態
2、椎骨動脈疾患、腹腔大動脈瘤
3、可動性亢進、靭帯の脆弱化
対処法は、手っ取り早くいえば、問診をいかに詳しく行い、その可能性を認識するかに掛かっている。高脂血症、アテローム性動脈硬化、甲状腺機能低下症、CVA(脳血管障害)などの既往歴の確認は行うべきでしょう。
頚椎矯正のための椎骨動脈への影響の評価法
ジョージテスト George’s test
動脈硬化 Y/N
虚血性発作 Y/N
心臓脈管系の病気 Y/N
糖尿病 Y/N
頚椎の骨棘 Y/N
家族にストローク(脳:血栓症、出血、塞栓症) Y/N
ある種の薬物(避妊薬など) Y/N
ある種の血栓症 Y/N
既往歴に陽性がある場合テストを中止する。
左腕の血圧: / mmHg 右腕の血圧: / mmHg
収縮期圧の低い側 L/R
両側の収縮気圧の差(mmHg) mmHg
橈骨動脈の触診:収縮期圧の低い側 脈:正常( )、弱い( )、消失( )
両腕の収縮期圧の差が10mmHg以上で、収縮期圧の低い側の橈骨動脈が弱い、または消失している場合、鎖骨下動脈狭窄あるいは閉塞の可能性を示す。 Y/N
鎖骨下動脈の雑音テスト:
鎖骨窩に聴診器をあて、患者に数秒呼吸を止めさせる。この間聴診器により雑音を聞く。 鎖骨下動脈の雑音:Y/N L/R
陽性が検出された場合テストを中止する。
頚動脈の触診:拍動の確認(両側を同時に触診してはいけない)
右頚動脈:正常( )、弱い( )、消失( )
左頚動脈:正常( )、弱い( )、消失( )
聴診:聴診器を頚動脈の分岐部にあて、雑音の有無を検査する。
右頚動脈の雑音:Y/N 左頚動脈の雑音:Y/N
雑音と脈の消失は、脈管の病理的な変性、血栓、血栓塞栓症などの可能性がある。他の可能性は、形態学的な異常、脳底動脈への血液供給の欠乏などがある。
鎖骨下動脈や頚動脈の狭窄や閉塞がある場合、決してパート4の検査を行ってはならない。
左椎骨脳底動脈機能:
頭頚部を左の最大回旋位に置き、最大伸展を加え、約20?30秒間保持する。虚血性の反応を観察する。
虚血性反応:めまい( )、目がぼやける( )、吐き気( )、失神( )、眼振( )
右椎骨脳底動脈機能:
頭頚部を右の最大回旋位に置き、最大伸展を加え、約20?30秒間保持する。虚血性の反応を観察する。
虚血性反応:めまい( )、目がぼやける( )、吐き気( )、失神( )、眼振( )
このようなテストで陽性が得られる場合、患者を神経科、循環器科に送る。
さて、脊椎のずれを矯正する治療するためには、矯正をマスターするのは非常に難しいため、矯正方法をマスターすることに集中し、マスターできない人は、ベッド、矯正する機械を使ったり、矯正の代わりになるテクニックを探したりすることで手一杯になってしまう傾向にあるのでは???
その前に、どうして骨がずれるのか考えたほうが、ズレに対する適切な治療法が見出せるのではないでしょうか?
骨がズレる?脱臼までには至らない、亜脱臼の状態といわれますが・・・・・
脊柱の弯曲に一次性と二次性の弯曲があるのはご存知だと思います、一次性は胎児のときに子宮内で形成され、二次性の弯曲は重力に対して立位を保持するための弯曲、一次性弯曲の代償的なもの、になるわけです。子宮内で胎児の時にも重力の影響を受け、子宮の形状にあった後弯を形成します。
脊柱の大きなひずみは重力に対して姿勢を保つための力によるものなのです。
臨床についている皆さんは、患者の殆どは、10、20才代ではなく40才以降の方が圧倒的に多いと思います。これは、重力に対して姿勢を維持する筋、軟組織(靭帯、筋など)の老化から起こる脊柱の歪から起こる症状により治療を求める患者が殆どだと思います。
重力による歪は、脊柱に縦方向の圧力が加わりますから、前弯、後弯の増加が一般的です。ですが、これはあくまで立位を保っている状態での話です。これと異なる歪の場合、外傷性の場合、あるいは立位ではなく、一日に殆どの時間を座位、あるいは他の体位によりすごしていることによると考えられます。細かく言うとこれには、内臓の状態なども関与してきます。
立位では、脊柱支持能力の低下による、前弯、後弯の増加が考えられますが、座位ではどうでしょう。座位にも椅子、床、ソファーなど色々な座り方があります。座位での脊柱の弯曲考えたことがありますか????
問診で、患者が座っている時間が長い場合、その弯曲について考えられなければいけません。
どうですか?患者の座位での脊柱の弯曲は想像できますか?治療に来て無意識に姿勢を正して座っている患者ではありませんよ。普段リラックスした状態(筋のトーヌスを下げた状態で靭帯に力が加わる状態)での弯曲です。
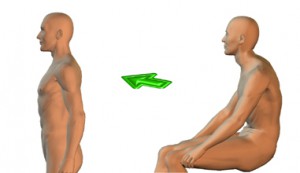
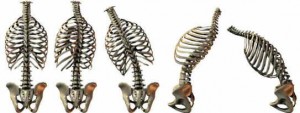
体位
脊柱に、負荷が加わる体位は、立位、座位です。また、運動時にはさまざまな負荷が加わります。まず基本からということで、側臥位では、仰臥位、腹臥位、側臥位と負荷の掛かり方は異なりますが、立位や座位に比べれば、負荷は少ないでしょう。それでは、座位と立位はどうでしょう?患者は一日の中で座位、立位どちらの体位で過ごす時間が長いでしょうか?
座位が長い患者は、座位の時に脊柱の状態を考えてください。立位との違いを考えられますか?座位の状態が長い場合、座位の状態での脊柱のゆがみ、それに伴う結合組織の短縮、これが脊柱のどの部位にフィクセーション(可動性制限)を起こすのか、想像できますか?脊柱が立位の状態になるときに、どのような脊柱の変化が起こるのか?その変化が“立ち上がるときに腰が痛いのです”という患者に起こっているとしたら、この症状の改善に不可欠ですよね。このことがわからないで治療できないですよね。
ヒントは図にあります。
これがひどくなると、よく、背骨が曲がったままのおばあちゃん、見かけますよね。あれは脊柱が座ったままで、立っている状態です。立位の状態への可動性がまったくない状態です。あのような状態では、患者は座っているほうが楽で、立つことで色々な部位に負荷がかかってくるのです。
座位、特に脊柱、下部胸椎、上部腰椎は屈曲した状態にあります。このような状態で椎骨周囲の結合組織や筋の硬縮が起こる場合、初期、軽度では何の症状も起こらず、何の問題もありません。これは下部胸椎、腰椎では8から9個の椎骨がありますから、多少の屈曲位での固着、伸展制限は代償的に他の部位により代償されます。初期は胸椎下部と腰椎の屈曲、伸展の僅かなアンバランス程度で済みます。しかし、これが長期に渡ったり、老化、特に靭帯が硬祝する年齢に達するとさらいこのアンバランスは進み、胸腰部の屈曲変位、屈曲位での固着、そして腰椎、伸展の可動性が大きく、腰痛の原因となりやすい部位、下部腰椎の過剰な伸展運動、いわゆる伸展の可動性亢進が起こります。時には仙腸関節の伸展可動性亢進、腸骨で言えば、PI方向に可動性亢進が起こるわけです。可動性亢進は関節の動いを制御する靭帯の過剰な伸長、脆弱化によるもので、これは時に、慢性的な捻挫を起こすことになります。これはちょっとした伸長により炎症を起こしやすくする状態にあります。いわゆるぎっくり腰というものも、さほど、大きな力が加わっていないにもかかわらず。激しい腰痛を発症するケースもこのような状態があると考えられます。
原因がわかれば治療はできますよね!
患者への問診で、日常生活で座っている時間が長い人、特に結合組織の退行性変性が起こるはじめる40,50才代の患者は要注意です。
ちなみに、胸腰部の屈曲位での固着で、下部腰椎でも代償作用ができないと背中が丸くなったまま、座位の姿勢のまま、立って歩かなければなりません。
脊柱が座位から立位、立位から歩行、前屈、側屈、伸展、回旋など、我々の日常生活の中では、さまざまな動きが必要になります。脊柱の動きは柔軟性を保たなければなりません。その柔軟性を検する方法は、可動域検査、さらに詳細に調べるためにはモーションパルペーションが必要になります。それではモーションパルペーションは何を調べているのでしょう?????
答えは脊椎の可動域の遊びなんていう答えじゃありません。解剖学的、あるいは組織学的に何を調べているのでしょう。可動域制限があるとすれば、何かがその動きを制限していることは確かです。それでは、どのような解剖学的な構造が制限を起こしているのでしょう。栗原ゼミに出席された方々は、ご存知だと思いますが!
例えば、モ-ションパルペーションにより、可動域制限がある場合、その制限を起こしているものに対して治療するわけですよね。そのものがわからなければ治療はできないと思います。なぜなら、それぞれ治療法が異なるからです。可動域制限の治療、イコールアジャストメントはあまりにも安易で危険な場合もあります。矯正をしたとしても、適切な治療法でなければ、矯正音だけで、効果がない場合があります。逆に、矯正部位を悪くしてしまうケースもあります。
それでは、可動域制限を起こし得る解剖学的構造を考えてみてください。それと、それぞれの構造に対する治療法も一緒にです。できればそれぞれの構造、組織の特性が解ればもっといいですね。カイロプラクティックを学ぶ上で、組織学が必要なのは明白ですよね。簡単な解剖、生理を勉強して、テクニックを勉強しても治らないはずです。
フィクセーションモデル
フィクセーションとは正常な可動域を欠く椎骨または骨盤とでもいうのであろうか?我々カイロプラクターはその技術の習得に勢力を注ぐ。しかし、我々は本当にフィクセーションを理解しているのだろうか?カイロプラクティックでは、科学、技術を重視する。技術ではモーションパルペーションの習得であるが、科学の面でフィクセーションの説明があまりはっきりしていないような気がするのは、私だけであろうか。そこで、私なりにフィクセーションの科学を提唱したいと思う。
正常な可動域を制限するものは何であろうか?筋の硬縮?関節の硬縮?それとも滑液の硬化?簡単に考えると3つの可能性が考えられる。
筋の硬化は、アジャストメント対象にはならない。なぜなら、筋は筋紡錘、ゴルジ腱器官などの神経受容器によりコントロールされている。恐らく、これらの異常により硬化(過緊張)していると考えられる。このような状態で、フィクセーションを改善するようなスラストを加える場合、その硬縮した筋が伸ばされるような方向に力が加わることになる。この操作のため硬縮した筋はストレッチされることになる。筋に関して圧倒的に理解が進んでいるアプライド キネシオロジーでは、筋のストレッチは筋の硬縮を助長することはあっても、弛緩させることはないという。これも理解できる。筋をストレッチすることは、筋紡錘、ゴルジ腱器官をストレッチすることになる。筋紡錘がストレッチされることにより起こる反応は、筋の収縮である。反対にゴルジ腱器官をストレッチすることにより起こるのは筋の抑制、弛緩である。しかし、ゴルジ腱器官を興奮させて、その抑制作用が起こるのは、筋組織の損傷が起こるほどの過剰なストレッチである。恐らく、このようなストレッチを加えるためには、関節の靭帯損傷が起こる可能性は非常に大きいであろう。ストレッチがよいとされる理由は、私には理解できない。唯一、効果的であると考えられるのは、筋膜の短縮に対してである。結合組織である筋膜は、ストレッチにより伸張される可能性がある。これはストレッチの方法によってもその効果は異なると思われる。直接法、間接法などどちらが効果的なのか、などの論争はよく耳にするが、この筋の硬縮による可動域制限であれば、間接法の有効性も理解できる。後に述べる靭帯や滑液によるもの出る場合、間接法の有効性は考え難い。以上のことから、フィクセーションが筋の硬縮によるものとは考えにくい。少なくとも、スラストを必要とするフィクセーションとしてあてはまることはないであろう。
次に、靭帯の硬縮である。靭帯の硬縮はアプレジャーの頭蓋テクニックで言われているモデルである。結合組織の短縮で説明できるであろう。結合組織、硬膜や靭帯など、ほぼその組成は似ている。基本的に、線維性組織であるコラーゲンとこれらの間、間質を満たすムコ多糖類である。ムコ多糖類はゲル状の液体であり、ある程度の粘性を持つ。結合組織である靭帯の硬縮はこのムコ多糖類の粘性が増加した状態である。これは、結合組織に圧縮の力が加わり、ムコ多糖類がその濃度を上昇させた状態、水分が減少した状態である。この粘度が増加した液体がコラーゲン組織の間の間質を埋める場合、コラーゲン組織の弾力性を制限することになる。これは、関節包を構成する靭帯の硬縮を誘発するものである。セミナーでフィクセーションはどうしてできるのですか?という質問を受けることがある。その答えの一つは、靭帯、結合組織の圧縮である。コラーゲンの圧縮は単に線維組織を圧縮している状態で伸ばそうと思えば伸びる。これは、ばねを想定していただければよいと思う。しかし、圧縮されたムコ多糖類は周囲の組織からの水分の流入を待たなければならない。これが縮んだばねの間を縫ってムコ多糖類に届くのは、短時間の間には難しいということになる。このタイプのフィクセーションでは、スラストやストレッチによりそのムコ多糖類の粘度の低下を誘発することが可能であると考えられる。したがって、結合組織、靭帯で構成されている関節の硬縮により起こる可動域に対して、スラスト、ストレッチは有効であると考えられる。ちなみに、椎骨では、靭帯は関節包だけではない。前縦靱帯、後縦靭帯、黄色靭帯、横突間靭帯、棘間靭帯なども同様である。
最後に滑液による可動性制限である。前述した靭帯の硬縮と併発するケースが多いと考えられるが、仮に、靭帯の硬縮がないとすると、可動域を起こすものは、閉ざされた関節包内に含まれる滑液の粘度の上昇である。この原因も圧縮である。関節が圧縮された状態が長時間続くと、水分は、関節包そのものやその周囲の脈管を含む組織に分散され、液体はその粘性を増し関節包を伸長するような動きを制限することになる。これは、スラストのときに、関節包を伸長することで陰圧になり、矯正音を起こす原因と考えられる。
関節包、靭帯、滑液の硬化によりフィクセーション(矯正対象となる)が起こるということになるが、その多くの原因は、圧縮である。これは重力によるものでもあるが、一つの部位に過剰な圧縮が加わることによるものである。これは不良姿勢による脊柱の一部への加重の増加や脊柱周囲の筋の硬縮により圧縮力が加わることによっても起こる。
これが理解できれば、フィクセーションがこる可能性が高い部位を推測する事は容易である。圧縮されているところである。例えば胸椎の後弯が増加している場合、脊柱のみで考えれば、圧縮されている部位は、脊椎後部の組織ではなく、前部、椎体周囲の組織である。頚椎、腰椎で、前弯が増加している場合では、脊椎後部の組織、関節包や横突間靭帯、棘間靭帯、黄色靭帯、関節包などの硬縮が起こる可能性が高い。逆に伸長されている部位は、これらの逆で、胸椎では、脊椎の後部、頚椎、腰椎では前部である。
よく見る頚椎のスラストで、この理論と反するものがある。過伸展している頚椎に対して進展した状態でスラストを加える事は、伸長された靭帯を伸ばすことになる。過伸展している頚椎は、屈曲位でスラストすることにより、後部の短縮した組織の柔軟性を回復することにつながると考えられる。モーションパルペーションにおいても、屈曲位でモーションパルペーションを行う場合、脊椎後部の組織の硬縮による制限、伸展位では前部ということになる。
このような理論を考えることで、今までのモーションパルペーションが、また新たな有意義な検査法になると思う。簡単な組織学と我々が日常行っているマニピュレーションを結びつける。それは有意義なことであると確信している。
さて、次の段階はフィクセーションと傷害部位のとの関係である。フィクセーションがある部位が痛みを起こすという考え方は大間違いである。したがって、痛みのある部位に靭帯組織を伸ばすようなスラスト加える事はない。
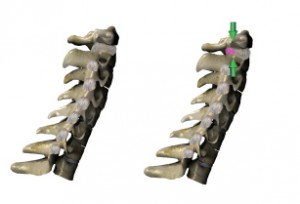
フィクセーションが滑液の粘度上昇や靭帯の硬縮とすれば、これはどうやって起こるのでしょうか?1つはフィクセーションモデルで説明した圧迫です。たとえば上部頚椎の部分を例にとって見ましょう。環軸関節について考えると、このページの座位の姿勢の絵があります。このような状態で頚椎が伸展した状態が長く続くと、環軸関節の後面の靭帯が圧迫され、短縮する可能性があります。さらに、後頭下筋群の緊張や短縮により環軸関節に圧迫が加わります。このような状態が組織の変化を起こすために十分な時間継続すると、環軸関節の後面は短縮し、滑液は粘度上昇を起こします。これを矯正する場合、頚椎を伸展するように矯正してはいけません。矯正は屈曲を起した状態で行います。伸展するような矯正を加えると、伸張されている可能性の大きい環軸関節前面の関節包や靭帯を、更に伸ばしてしまう可能性があります。
もう1つ考えられるのは、他の部位の可動性亢進です。極端な例でいえば、頚椎にむち打ち症を起したとします。中部頚椎の靭帯や筋組織が損傷、伸張された場合、中部頚椎は非常に不安定になります。更に可動性は大きくなるので、首を動かすと、下部頚椎や上部頚椎が動く前に、可動性亢進の中部頚椎が動くことになります。これで、上部頚椎、下部頚椎はあまり動かなくてよくなります。これが長期間続けば上下部頚椎の周囲の靭帯は伸ばされることがなくなり、短縮を起すことになります。要するに、損傷や姿勢で伸長され、可動性亢進の関節のためにフィクセーションが起こるのです。これは、脊柱をあまり動かさないこと(脊柱の関節周囲の靭帯を適度に伸ばす力が加わらないということ)によっても起こる可能性があります。フィクセーションは可動性亢進の二次的なものともいえますが、可動性亢進もフィクセーションの二次的なものともいえます。どちらが先に起こったかという話になりますが、とにかくこの可動性の違いは、長期間放置すれば段々と大きくなります。そして、最終的に症状が出るのは、ほとんどの場合、可動性亢進の部位です。
最後には退行性変性です。靭帯などの結合組織は加齢により硬くなっていきます。これは全体的なものですが。前述の要素を加えれば部分的なものになってきます。
どうですか?皆さんが矯正してすごく効果があるかたを想像してみてください。ヨガをやっている若い女性ですか?それともあまり運動をしていない、事務職など同じ姿勢を続けている中高年の方ですか?
フィクセーションが起こる原因がわかれば、対処法も考えられますよね?何が何でも矯正ではなのです。しかし、矯正が最も効果を示すケースもあります。要するに適切な処置が必要なのです。
可動性亢進はなぜできる?
可動性亢進は、何故できる?簡単な例は、靭帯の捻挫です。そのほかには、ゆっくりと起こる捻挫です。捻挫と聞くと靭帯に急激な伸長が加わって起こると思われるかもしれません。しかし、靭帯の強度などの個人差はありますが、長期間の持続的な伸長、あるいは伸長による緊張が加わった状態で加わる振動、伸長の反復により、靭帯は、その強度を低下させます。ゆっくりと起こる捻挫は、症状を現さない場合も多く、更に持続的な伸長が加わることで鈍い痛みとして認識されます。激しい症状は、ゆっくりと起こる捻挫により強度が低下した靭帯が、わずかな伸長により炎症を起こすような靭帯組織の損傷を起した時に出ます。靭帯を伸ばすテクニックは、ストレッチ、ストレッチを加えながらのモビリゼーションなどがあります。これは靭帯の特性を利用したテクニックです。ですから、これらのテクニックは可動性亢進の関節の状態を悪化させることになるのです。これらのテクニックは、正しくフィクセーションのある関節に使いましょう。
脊柱模型
手技による脊柱へのマニュピレーションを学ぶ場合、多くの人は脊柱模型を買って、骨の形を頭に入れたり、触診法、接触部などを練習すると思います。そして、実際の人の体で、この脊柱模型をイメージして触診したり、矯正したりすると思います。しかし、実際の体は骨だけでできているわけではありません。靭帯、筋、脂肪組織、皮膚、血管、神経、リンパ組織、などがあり、その深部に骨がある訳です…あたりまえのことですが、時には脊柱模型以外のことを忘れてしまっていることがありませんか?
脊柱模型の罠とは、みなさんになじみ深い脊柱模型は、肋骨が付いていますか?付いていないものに慣れている方は、気づかないかもしれませんが、肋骨は、当然のように胸椎の動きを著しく制限します。回旋、側屈、屈曲、伸展全ての動きです。みなさんも、脊柱模型を曲げたり、ひねったり動かしたりしたことがあると思います。模型に、肋骨が付いていない脊柱模型では、比較的簡単に胸椎の部分を曲げたりすることができますが、脊柱模型に肋骨が付いているものは、そうはいきません。それでは、体幹が回旋する場合、主な動きは腰椎になります。更に、第11、12胸椎からの肋骨は、浮肋と呼ばれ、他の真肋が肋軟骨で結合されていることに反して、自由縁となるため、動きは大きくなります。体幹の動きは、第11、12胸椎と腰椎と胸郭という単位になります。胸郭の柔軟性が無い場合、体幹の動きは、第11、12胸椎、腰椎に限られます。下部腰椎の可動性亢進による腰痛に胸腰部の矯正が効果的である理由であると同時に、胸郭の柔軟性回復もまた、効果的であることが解ります。
このように、我々の身体に対する理解は、不完全なイメージにより制限されることがあります。下部腰椎可動性亢進による腰痛でなぜ胸郭の治療をするのか、もうお分かりだと思います。
機能的求心性遮断 Functional
Deafferentation
フィクセーション可動性制限の関節の可動性が回復は、可動性亢進による代償作用を軽減するために、行なうケースが多いと思う。これは、バイオメカニクスを考慮して行なうわけであるが、神経学的にも重要な役割を果たしている。
全身の関節や筋からの求心性の刺激は、脳に大量の刺激をあたえることは簡単に想像できる。これをもう少し、詳しく考えると、例えば、小脳に対する刺激である。小脳は、全身の関節や筋の受容器からの情報を基に、スムーズで協調した動きを可能にする。更に、我々にとって重要な要素にかかわっている。それは、人間が地球上で重力に対して、姿勢を保つために、重要な役割を果たしていることである。小脳は、前庭器管、視覚、筋、関節の固有受容器からの情報による筋紡錘の錘内線維の制御にかかわっている。特に、抗重力筋は姿勢を保つために重要である。小脳により制御される抗重力筋で重要な筋の1つは、脊柱起立筋である。重要な抗重力筋である脊柱起立筋の制御の不調は、腰部に様々な障害を起こすことになる。筋は、適切に制御されている場合、収縮するときは、適切に収縮し、弛緩しなければならないときは、弛緩しなければならない。決して硬い筋が強い筋という訳ではない。むしろ、硬い筋、特に抗重力筋では、筋のトーヌスが適切に制御されていない可能性が大きい。これは、小脳による適切な筋の制御の不調による可能性がある。小脳への求心性の刺激の減少、特に、脊柱柱の関節、椎間関節、肋椎関節、肋横突関節特に、尾方よりも頭方からの刺激が重要である。
これらの関節のフィクセーションでは、可動域減少により関節固有受容器、周囲の筋の受容器の刺激は劇的に減少することになる。小脳への求心性の刺激を減少させることになり、適切な抗重力筋の調整が困難になり、脊柱起立筋の過緊張を起こす可能性がある。この脊柱起立筋の過緊張により腰部に障害が起こる可能性は大きい。
このように、フィクセーションに対するマニュピレーションは、神経学的な解釈によってもその有効性や必要性は、認識できる。特に、加齢による、結合組織の硬化や退行性変性の予防には重要であると考えられる。